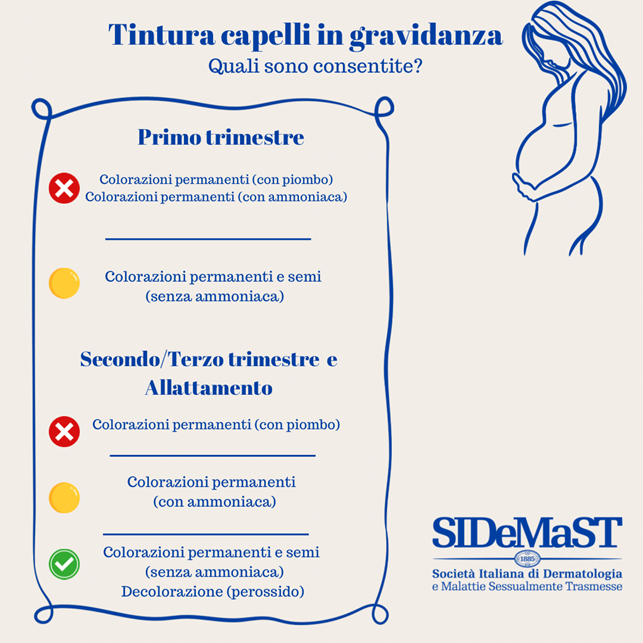
La capacità dei batteri di sviluppare una resistenza agli antibiotici rappresenta un meccanismo di protezione naturale messo in atto dagli agenti microbici per sopravvivere e riprodursi in un ambiente ostile.
Questa attività biologica è oggi dovuta principalmente alla pressione selettiva indotta dal loro uso improprio.
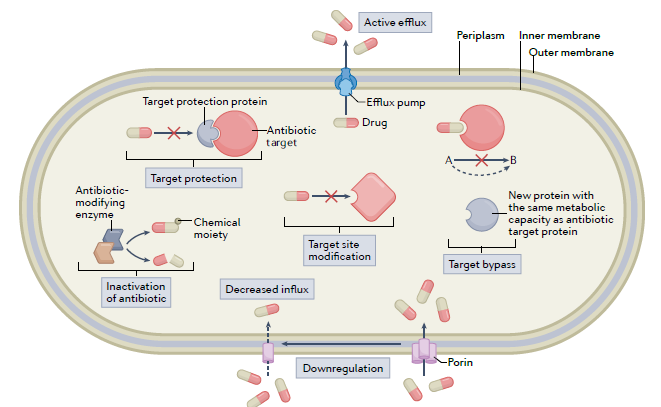
Il problema dell’antibiotico-resistenza topica è emerso progressivamente nell’ultimo secolo, parallelamente all’antibiotico-resistenza sistemica.
Ad oggi, trattamenti antibiotici topici vengono spesso iper-utilizzati/mal-utilizzati in vari ambiti dermatologici, spaziando dalle ulcere croniche alle lesioni infiammatorie cutanee alle ustioni acute, come anche in fase preventiva e/o tramite automedicazione. Responsabili dell’antibiotico-resistenza sono inoltre i dosaggi e le tempistiche errati.
Le principali resitenze antibiotiche topiche sono ad oggi riscontrate a livello cutaneo a carico di Staphylococcus Aurous, Streptococcus pyogenes, Cutibacterium acnes (Proprionibacterium acnes), Pseudomonas Aeruginosa, Enterococcus faecalis, Enterococcus Faecium e Corynebacterium minutissimum
Gli antisettici topici rappresentano una valida alternativa al trattamento topico delle delle ferite e di alcune condizioni dermatologiche infiammatorie: essi presentano infatti attività microbicida e uno spettro più ampio di attività antimicrobica rispetto agli antibiotici; inoltre, hanno maggiore capacità di assorbimento attraverso il biofilm cutaneo, specialimente nelle ferite.
L'antisettico ideale dovrebbe avere un ampio spettro antimicrobico, un effetto rapido e persistente, non essere irritante nè allergizzante.
Gli antisettici più efficaci e ampiamente utilizzati, in linea con queste caratteristiche, includono l'octenidina, la poliesanide, il povidone, lo iodio-povidone, l’ipoclorito di sodio e i composti a base di nanosilver.
In particolare, gli antibiotici topici non sono raccomandati: nelle ustioni minori, non contaminate, nelle prime 0-48 ore; nelle ferite post-chirurgiche non complicate e in paziente immunocompetente; nelle ulcere croniche su base vascolare o infiammatoria, nelle lesioni infiammatorie su base reattiva, eczematosa, allergica; nelle lesioni acneiche non pustolose in cronico. In questi casi, applicare lo strato di crema antibiotica va a creare un ambiente umido occlusivo che rallenta la guarigione della perdita di sostanza e non ha effetto sulla fase infiammatoria.
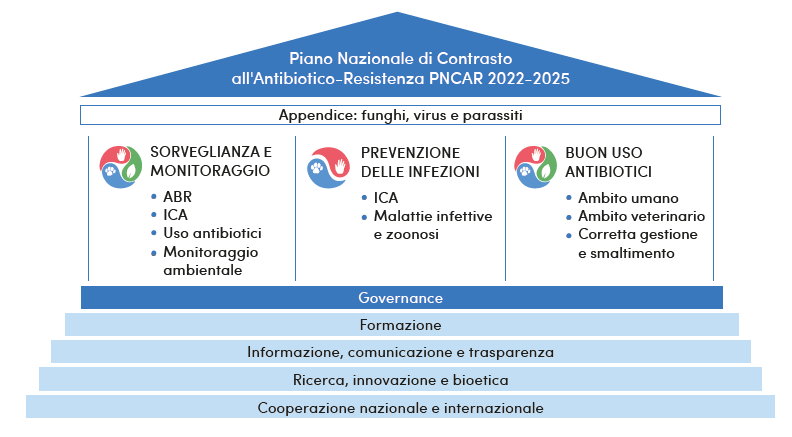
In linea con il piano nazionale di contrasto all’antibiotico-resistenza 2022-2025, anche noi dermatologi siamo chiamati ad attuare un uso più oculato delle terapie antibiotiche topiche, solo laddove necessario e con le modalità corrette, seguendo le linee guida per ciascuna patologia ed educando il paziente ad evitare il fai-da-te/l’iperutilizzo di antibiotici topici.
Fonti
1. Darby EM, Trampari E, Siasat P, Gaya MS, Alav I, Webber MA, Blair JM. Molecular mechanisms of antibiotic resistance revisited. Nature Reviews Microbiology. 2023 May;21(5):280-95.
2. Argenziano G, Ardigò M, Micali G, Nasca MR, Scilletta A, Tognetti L, Rubegni P, Veraldi S. Review - Expert Opinion on Antibiotics and Antibiotic Resistance in Dermatology. Dermatol Pract Concept. 2024 Oct 1. doi: 10.5826/dpc.1404a282. Epub ahead of print. PMID: 39392426.
3. Blackburn J et al. What is the evidence that there is antimicrobial resistance associated with the use of topical antimicrobial preparations? Wound Practice and Research 2023; 31(1):40-48.
4. Piano Nazionale di Contrasto all’Antibiotico-Resistenza (PNCAR) 2022-2025